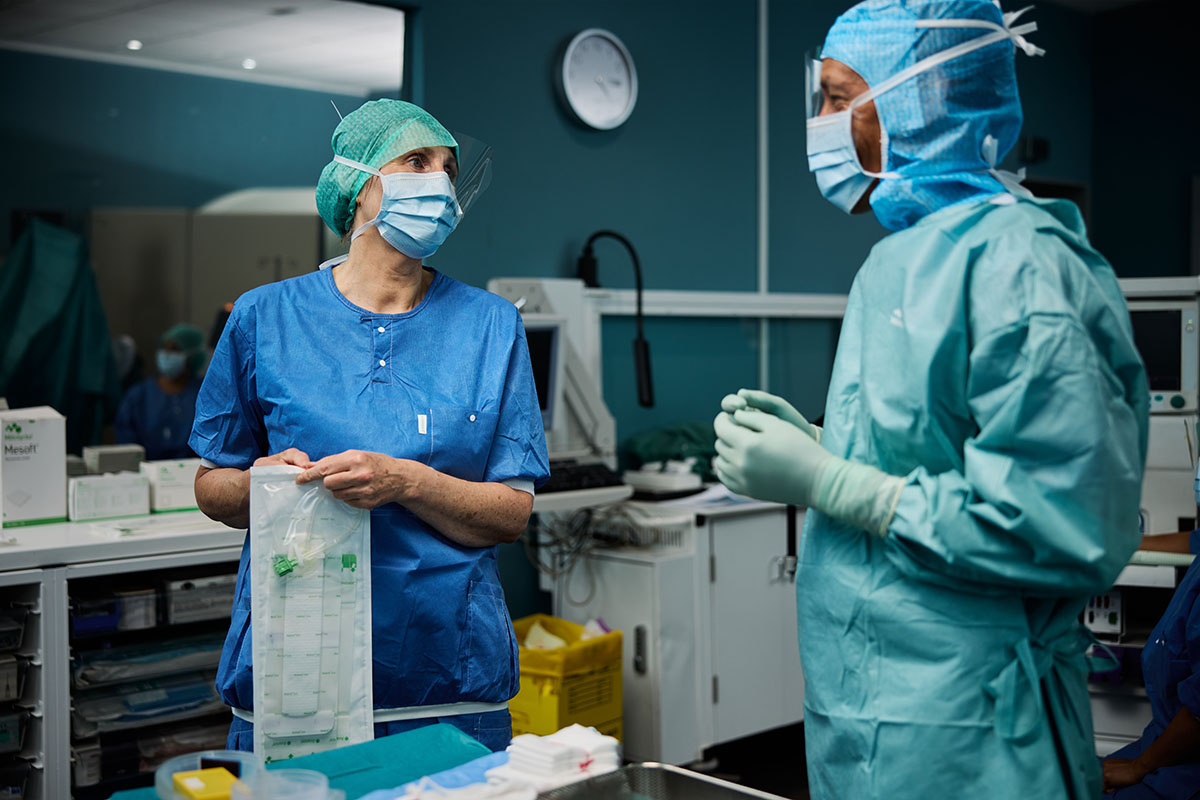
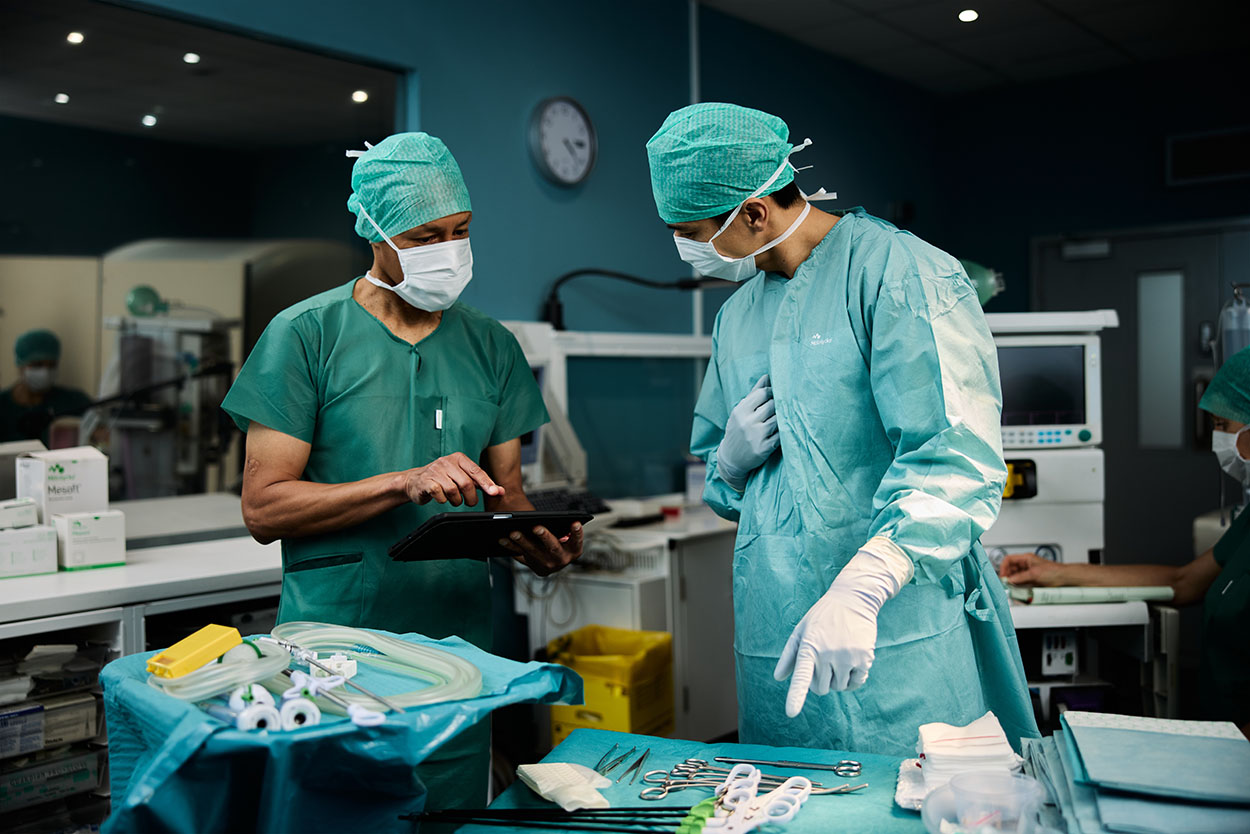
Gesundheitsdienstleister stehen unter ständigem Druck, Kosten zu senken und die Effizienz zu steigern, um die Versorgungsstandards zu verbessern und gleichzeitig Kreuzkontaminationen zu verhindern. Die Aufrechterhaltung der Sicherheit sowohl des Gesundheitswesens als auch der Patienten hängt von der Einhaltung aseptischer Verfahren im Operationssaal ab, und selbst dann kommt es im Operationssaal immer noch zu Infektionen.
Die nosokomiale Infektion (HAI) ist ein großes gesundheitliches und wirtschaftliches Problem, und die Infektion an der Operationsstelle (SSI) trägt wesentlich dazu bei. Der Kurs des SSI wird von einer Reihe verschiedener Faktoren beeinflusst. Mikroorganismen wie Bakterien, Viren und Pilze können die OP-Umgebung möglicherweise durch Ärzte und Personalkleidung oder chirurgische Geräte oder Instrumente kontaminieren. Das Verhalten des OP-Personals ist ebenfalls ein Einfluss; Brüche in der sterilen Technik, wie z. B. unsachgemäße Händehygiene, die Nichteinhaltung eines sterilen Feldes oder ein Handschuhbruch, können das Risiko erhöhen, dass Krankheitserreger in die Operationsstelle gelangen.
Trotz der Protokolle sind Infektionen im chirurgischen Umfeld nach wie vor ein großes Problem. SSIs können dazu führen, dass mehr Pflege erforderlich ist, was zu längeren Krankenhausaufenthalten, Personalzeit, zusätzlichen Medikamenten, Geräten, Energieverbrauch und möglicherweise weiteren chirurgischen Eingriffen führt, was die Gesundheitskosten und die Sterblichkeit erhöht und gleichzeitig weniger nachhaltig ist.
Inzidenz von Infektionen
Es wird geschätzt, dass einer von 20 Patienten, die sich einer Operation unterziehen, eine Wundinfektion (SSI)1 entwickelt, und die Expositionsrate des Personals gegenüber dem Blut des Patienten während der Operation liegt bei bis zu 10,4 pro 100 Eingriffe2. Es ist wichtig, die Patientensicherheit im Operationssaal (OP) zu gewährleisten und medizinisches Fachpersonal vor Infektionen durch durch Blut übertragene Krankheiten zu schützen.
In Europa sind jedes Jahr eine halbe Million Menschen von Wundinfektionen betroffen und verursachen zusätzliche Kosten in Höhe von 19 Milliarden Euro3.
Exposition gegenüber Infektionen
Medizinisches Fachpersonal ist häufig Krankheitserregern ausgesetzt. Nadelstichverletzungen, von denen es in Europa jedes Jahr schätzungsweise eine Million gibt4, setzen sie dem Risiko aus, sich durch Blut übertragbare Krankheiten wie Hepatitis B, Hepatitis C und HIV aus dem Blut der Patienten anzustecken.
Die Belastung durch Wundinfektionen
Wundinfektionen sind kostspielig in der Behandlung. Sie verursachen auch Schmerzen und Traumata bei den Patienten. Eine SSI könnte zum Beispiel bedeuten, dass ein Patient eine tiefe Gewebsinfektion entwickelt, die dazu führt, dass der Patient für einen längeren Zeitraum im Krankenhaus bleiben muss, was mehr Personalzeit, Medikamente, Geräte, Energieverbrauch und möglicherweise weitere chirurgische Eingriffe erfordert, und all dies hat Auswirkungen auf die Umwelt und hätte verhindert werden können.
SSIs werden durch Bakterien verursacht, die durch Schnitte während der Operation eindringen. Die Mikroorganismen gelangen auf eine der folgenden Arten:
- Aus der Haut von Patienten
- Von den Chirurgen und dem sonstigen OP-Personal
- Aus der Luft
- Von kontaminierten Oberflächen oder Instrumenten, die während der Operation verwendet werden5
SSI zu verhindern ist nicht einfach. Zum Beispiel wird geschätzt, dass etwa ein Drittel der Bevölkerung das Bakterium Staphylococcus aureus auf natürliche Weise auf der Haut und in den Nasenlöchern trägt6. Einige Stämme dieser Bakterien (z.B. Methicillin-resistenter Staphylococcus aureus, MRSA) sind multiresistente Organismen. Sowohl Staphylokokken als auch Enterokokken-Bakterien können nach dem Trocknen auf häufig verwendeten Krankenhausgeweben und Kunststoffen Tage bis Monate überleben7.
Auch die Luft ist eine Quelle für potenzielle Kontaminationen. Der Mensch scheidet jede Minute Tausende von Hautschuppenaus 8, von denen jede potenziell Bakterien trägt (80 % der Bakterien stammen aus der Luft9).
Handschuhe zur Vorbeugung von Infektionen
Um Infektionen und Kreuzkontaminationen im OP zu vermeiden, müssen die Luft, die Patienten, das Personal, die Geräte und die Oberflächen berücksichtigt werden. Wir arbeiten mit medizinischem Fachpersonal zusammen, um die effizientesten Wege zur Vermeidung von Infektionen und Kreuzkontaminationen zu finden.
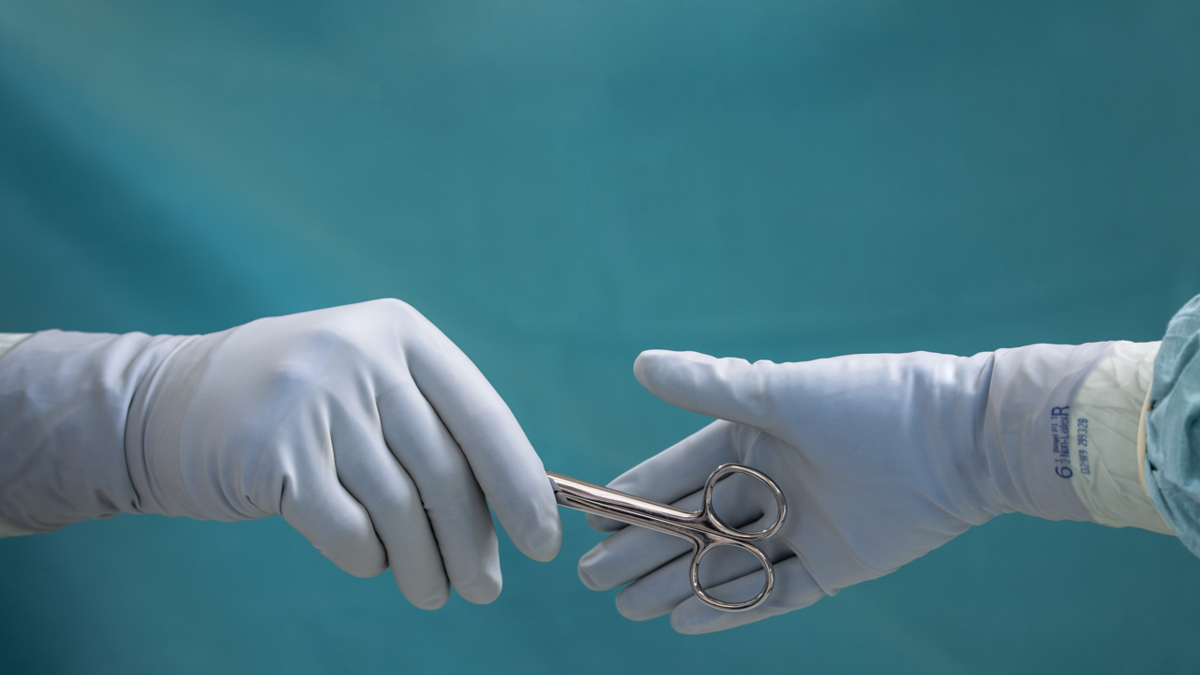
OP-Handschuhe
Einzelne Handschuhe:
OP-Handschuhe tragen dazu bei, das Infektionsrisiko sowohl für medizinisches Fachpersonal als auch für Patienten zu verringern10, 11 – und sind einer von vielen Faktoren, die zusammenwirken, um eine Kontamination im OP zu verhindern10. Wenn ein Handschuh jedoch von einer Nadel durchstochen wird, geht der Schutz verloren und das Loch ist möglicherweise nicht sichtbar. Es besteht ein erhöhtes Risiko für SSI, wenn Handschuhe durchstochenwerden 11.
Handschuhpuder kann verwendet werden, um das An- und Ausziehen von OP-Handschuhen zu erleichtern. Es kann jedoch eine verminderte Widerstandsfähigkeit gegen Infektionen, bakterielle Umweltkontamination, Fremdkörperreaktionen, verzögerte Wundheilung, Adhäsionsbildung und Granulombildung auslösen12, 13. All diese möglichen Folgen können das Risiko von SSI14 erhöhen.
Doppelhandschuh mit Pannenanzeige:
Doppelte Handschuhe mit einem Pannenanzeigesystem – sowohl mit Über- als auch mit Unterhandschuhen – ermöglichen es dem medizinischen Fachpersonal, eine Handschuhpunktion sofort zu erkennen, sobald sie auftritt. Das bedeutet, dass sie schnell die Handschuhe wechseln und den Eingriff fortsetzen können, ohne den Schutz vor Kreuzinfektionen zu beeinträchtigen15, 16.
In einer Studie über Handschuhe, die bei chirurgischen Eingriffen verwendet wurden, betrug die Erkennungsrate von Perforationen während der Operation 90,2 % in der Untergruppe der Indikatorhandschuhe, verglichen mit 23 % bzw. 36,0 % in der Untergruppe der kombinierten (zwei normalen) Handschuhe und der Untergruppen mit Einzelhandschuhen15.
Es ist erwiesen, dass die Praxis des doppelten Handschuhs das Risiko von Verletzungen durch Nadelstiche und andere scharfe Gegenstände und die Exposition gegenüber durch Blut übertragenen Infektionen verringert. Ein Cochrane Review aus dem Jahr 2014 kommt zu dem Schluss, dass Doppelhandschuhe das Risiko einer Perforation des Innenhandschuhs um 71 % reduzieren, verglichen mit Einzelhandschuhen16.
Führende Behörden empfehlen jetzt doppelte Handschuhe für invasive Operationen:
- Zentren für die Kontrolle und Prävention von Krankheiten (CDC)17
- Nationaler Verband der OP-Krankenschwestern (NATN)18
- Verband der perioperativen Krankenschwestern und Krankenpfleger (AORN)19
- Amerikanisches College der Chirurgen (ACS)20
- Königliches College der Chirurgen von England18
- Australisches College der OP-Krankenschwestern18
Infektionsprävention mit Personalkleidung
Die Bekleidung des Personals spielt eine Schlüsselrolle bei der Infektionsprävention – indem sie Patienten und OP-Personal vor Kontamination schützt und die saubere Luft im OP unterstützt.
Mehrpatienten-OP-Anzüge (wiederverwendbar)
Traditionelle, textile OP-Anzüge werden zwischen den Operationen gewaschen und wiederverwendet. Die Verwendung von (wiederverwendbaren) Mehrpatiententextilien wirft jedoch Bedenken hinsichtlich der effektiven Sauberkeit der gewaschenen Kleidung und potenzieller Risiken durch die Flusenproduktion, Bedenken hinsichtlich der menschlichen Gesundheit und Sicherheit sowie der Umweltbelastung auf.
Sauberkeit von Mehrpatienten-OP-Anzügen
Flecken, Abnutzung und unsichtbare Gefahren wie Bakterien können den Schutz und die Qualität der Leistung beeinträchtigen.
Erstens: Kann eine effektive Wäscherei garantiert werden, unabhängig davon, ob es sich um eine interne oder von einem Dritten gelieferte Einrichtung handelt? Oft beherbergen Wäschereien auch in sauberen Umgebungen Krankheitserreger, was nach der Desinfektion zu einer Rekontamination führt. In einer Studie stellte ein Epidemiologe fest, dass die Wäscherei ein potenzieller unerkannter Vektor für Krankenhausinfektionen war21.
Die Schwierigkeit, widerspenstige Bakterien wie Clostridium effektiv zu entfernen, wurde in einem großen akademischen Universitätskrankenhaus in den Vereinigten Staaten demonstriert. Es wurde festgestellt, dass sowohl in den schmutzigen und sauberen Bereichen der Wäscherei als auch an den Griffen der Lieferwagen, die verarbeitete Textilien zurück zur Anlage transportierten, ein hohes Maß an CDIFF bestand22.
Ein erhöhtes Risiko für Partikel in der Luft durch Wäsche entsteht durch die Flusenproduktion. Partikel in der Luft erhöhen das Risiko von SSI, und die Kontamination von Operationswunden mit Flusen trägt zu anderen Komplikationen bei, wie z. B. Thrombogenese (Blutgerinnsel), Infektionen, verstärkten Entzündungen, schlechter Wundheilung, Granulomen, Adhäsionen und Kapselbildung.
Gesundheit und Sicherheit von Mehrpatienten-OP-Anzügen
Der Gesundheitsschutz am Arbeitsplatz ist ein entscheidender Bestandteil der Nachhaltigkeit, und im weiteren Sinne ist ein wichtiger Bestandteil der Gewährleistung von Gesundheit und Sicherheit der Menschen die Verringerung des Risikos einer Exposition gegenüber kontaminiertem Material für alle Mitarbeiter. Bei Mehrpatiententextilien stellt das Waschen von Mehrwegtextilien Risiken für den Arbeitsschutz23 dar, sowohl für Träger, Patienten als auch für das Wäschereipersonal. Mitarbeiter von Krankenhauswäschereien zum Beispiel haben wiederholt mit wiederverwendbaren Stoffen zu tun und sind dem Risiko ausgesetzt, kontaminiertem Material und Infektionen in Krankenhauswäschereien ausgesetzt zu sein.
Umweltauswirkungen von (wiederverwendbaren) Mehrpatienten-OP-Anzügen
Mehrpatienten-OP-Anzüge (wiederverwendbar) haben auch eine deutliche Auswirkung auf die Umwelt. Der ökologische Fußabdruck der Geldwäsche von Mehrwegstoffen umfasst den Wasserverbrauch24, AMR-Erreger, die ins Abwassergelangen 25, sowie Biozide und Waschmittel, die ins Abwasser gelangen. Darüber hinaus benötigen Wäschereien viel heißes Wasser, was viel Energie verbraucht. Tatsächlich verbraucht die Wäscherei etwa 50-75 % des gesamten heißen Wassers, das in einem Krankenhaus erzeugtwird 26. Schließlich tragen auch der Wäschetransport und die Lieferfunktionen zu den CO2 -Emissionen bei.
Peeling-Anzüge für Einzelpatienten (zum einmaligen Gebrauch)
OP-Anzüge für Einzelpatienten (Einweg) tragen zu Maßnahmen zur Infektionskontrolle im Krankenhaus bei. Insbesondere Peeling-Anzüge aus Polypropylen sind mit einer deutlich geringeren Luft- und Wundbakterienbelastung verbunden als herkömmliche Hemden und Hosen aus Baumwolle27.
Das Tragen von OP-Anzügen für einen Patienten stellt sicher, dass der Träger jedes Mal ein neues, qualitätskontrolliertes Produkt erhält. Es besteht keine Gefahr von Beschädigungen oder Verunreinigungen durch den bisherigen Gebrauch.
Anzüge für saubere Luft
Ultrareine Luft im OP wird durch eine Kombination aus laminarer Luftströmung, der Anzahl der Türöffnungen, der Anzahl der Personen im OP und Reinluftanzügen erreicht. Es ist besonders wichtig bei orthopädischen, implantatischen und pädiatrischen Eingriffen.
Saubere Luftanzüge wurden speziell entwickelt, um die Kontamination durch luftgetragene Mikroorganismen durch das Personal zu reduzieren. Sie haben eine bessere Schutzwirkung als ein Mehrpatientensystem (wiederverwendbar) aus Baumwolle/Polyester und bieten eine hohe Beständigkeit gegen das Eindringen von Bakterien28 , selbst wenn im OP29 eine normale Beatmung verwendet wird.
Verhinderung einer Kontamination durch die Haut des Patienten
OP-Abdecktücher und Ganzkörperwäsche können verhindern, dass Mikroorganismen aus der Haut des Patienten die Operationswunde kontaminieren und SSIs verursachen.

OP-Abdecktücher
OP-Abdecktücher verhindern bei chirurgischen Eingriffen die Übertragung von Mikroorganismen von der Haut des Patienten. Undurchlässige Materialien verhindern Infektionen, während eine effektive Flüssigkeitskontrolle einen trockeneren Arbeitsbereich ermöglicht. Die effektivsten Abdecktücher bestehen aus weniger Teilen und sind einfach zu verwenden – um das Risiko einer Kontamination zu verringern.
Waschen der Haut
Ganzkörperwäsche reduziert die bakterielle Belastung der Haut und verringert letztendlich das Risiko von SSI. Es gibt eine Reihe von Möglichkeiten, die Haut zu reinigen:
- Wasser und Seife: das typische Standardverfahren zur Patientenreinigung. Dadurch werden die Organismen aber nur noch verbreitet und die Bakterien über die Hautoberfläche aus den von Natur aus stark besiedelten Bereichen freigesetzt30.
- Povidon-Jod: Die präoperative Körperwäsche mit Povidon-Jod bietet einen gewissen Schutz. Aber chirurgische Produkte wie Blut, Bus und Fett machen es weniger wirksam31.
- Chlorhexidin-Digluconat-Lösung: In mehreren Studien wurde festgestellt, dass eine Chlorhexidin-Digluconat-Lösung medizinisch erworbene Erkrankungen auf der Intensivstation verhindert32. Neuere chirurgische Protokolle empfehlen, dass die Patienten vor der Operation zweimal mit Chlorhexidin-Digluconat-Lösung duschen und mindestens eine Minute warten, bevor sie sie abspülen33. Es ist auch weniger wahrscheinlich, dass es Hautreaktionen hervorruft als Alternativen34.
Reduzierung potenzieller Infektionsvektoren mit Tabletts für chirurgische Eingriffe
Neben der Steigerung der Effizienz und des Komforts verringern chirurgische Eingriffstabletts wie ProcedurePak das Potenzial für die Einschleppung zusätzlicher Quellen von Mikroorganismen in den OP35. Alle Komponenten, chirurgischen Instrumente und verfahrensspezifischen OP-Abdeckungen und -Kittel, die für die Durchführung einer Operation erforderlich sind, sind in einer einzigen Packung enthalten. Die Packung bildet nicht nur die Grundlage für weniger Vorbereitungszeit, weniger Öffnungs- und Rüstzeit³⁸, sondern auch für die Verringerung des Kontaminationsrisikos im OP durch weniger zu öffnende Verpackungen³⁹.
All-in-One und Einweg
ProcedurePak ist so konzipiert, dass es jede einzelne Patientenkomponente, die für einen einzigen chirurgischen Eingriff erforderlich ist, in einer einzigen Packung enthält, was bedeutet, dass weniger Packungen geöffnet werden müssen, weniger Abfall im OP36 und ein geringeres Risiko für Kontaminationen37 besteht.
Der All-in-One-Komfort von ProcedurePak ermöglicht auch eine schnellere Einrichtung des OPs, was zu einer allgemeinen Verkürzung der Eingriffsdauer beiträgt, was auch das Risiko von SSI nachweislich verringert.